Правда, что пора сделать прививку от гриппа?

Врач-терапевт, медицинский редактор
Всё, что нужно знать о вакцинации, если вы сомневаетесь и хотите принять взвешенное решение. Мы не настаиваем, а ищем доказательства!
После прививки на выработку иммунитета от гриппа у взрослых нужно около 2-3 недель. При этом защиты хватит только на несколько месяцев, и если привиться сильно заранее, вакцинальный иммунитет потеряет актуальность прежде, чем окончится эпидсезон.
В этом году прививочную кампанию начали раньше, из-за пандемии COVID-19. Есть вполне логичное предположение, что болеть одновременно коронавирусом и гриппом — тяжелее. Но поможет ли вакцина решить эту проблему — большой вопрос.
Вообще, информация о пользе вакцинации от гриппа вседоступна и, на первый взгляд, кажется очевидной. Но если внимательно рассмотреть факты «за» и «против», есть над чем подумать!
Навигация для занятых
Это безопасно?
Массово прививать от гриппа начали с 40-х годов прошлого столетия, поэтому можно считать, что это хорошо изученный процесс: медикам известны особенности влияния вакцинальных препаратов на детей всех возрастов, взрослых, пожилых и даже беременных женщин. На протяжении всей своей «эволюции» вакцины против гриппозной инфекции никаких неприятных сюрпризов не преподносили.
Первыми появились живые аттенуированные вакцины. Они состоят из ослабленных вирусов гриппа (похожими вакцинами сейчас прививают от туберкулеза, кори, полиомиелита). Живая вакцина вызывает наиболее сильный ответ защитных сил организма, поэтому способствует выработке самого напряжённого и длительного иммунитета. Минус — её реактогенность — после прививки часто возникают симптомы, напоминающие саму болезнь: боли в мышцах, повышение температуры, слабость и др. Еще один существенный недостаток: живой вирус невозможно контролировать на 100%, поэтому в редких случаях он может вызвать настоящий грипп, особенно у людей со слабым здоровьем. Такие вакцины сейчас имеют ограниченное применение. Но все же используются в виде спрея для носа у детей или в форме инъекций у взрослых. Примеры зарегистрированных в России живых вакцин: «Ультравак», «Инфлювир».
Вторым поколением стали инактивированные цельновирионные вакцины — это убитые вирусы, структура которых полностью сохранена. Заразиться от такой вакцины не сможет даже человек с тяжелым иммунодефицитом. Однако целые вирусные частицы по-прежнему вызывают выраженный иммунный ответ, поэтому частота гриппоподобных реакций после введения этих вакцин тоже достаточно высока. Пример: «Грипповак».
Третье поколение вакцин не содержит целого вируса вообще, только его части:
- Расщепленные (сплит) вакцины. Убитый вирус дробят на кусочки и хорошенько промывают от примесей. Это компромисс между количеством побочных реакций и способностью вызывать выработку иммунитета. Примеры: «Ультрикс», «Флю-М», «Ваксигрип».
- Субъединичные вакцины. В состав входят только два ключевых для иммунитета белка с оболочки вируса. Здесь минимальное количество посторонних примесей, в том числе куриного белка (важно для аллергиков), самая низкая частота побочных реакций. Но и самая низкая иммуногенность. То есть организм плохо воспринимает такую вакцину как вакцину и не всегда вырабатывает иммунитет. Чтобы решить эту проблему в субъединичные вакцины часто добавляют адьювант — «наполнитель», который усиливает иммунный ответ. Примеры: «Гриппол», «Совигрипп», «Инфлювак».
Таким образом, заболеть гриппом из-за вакцинации можно только, если вы выбрали живую вакцину или заразились от других посетителей медучреждения в день прививки.
Еще из нежелательных эффектов остаются реакции индивидуальной непереносимости и те «подводные камни» о которых часто говорят антипрививочники. Это вмешательство в работу иммунной системы с непредсказуемым результатом, риск влияния на плод при вакцинации беременных женщин и пр. Официально, вероятность таких побочных эффектов производителями вакцин отрицается. Однако полностью опровергнуть эти опасения, как, впрочем, и доказать их реальность — невозможно. Любую прививку нужно делать только тогда, когда это целесообразно, тогда риск будет оправдан.
А нужно ли вообще вакцинироваться?
Со времен Дженнера вакцинация служила для борьбы против тяжелых болезней с высокой летальностью, от которых плохо помогало лечение. Натуральная оспа, бешенство, дифтерия, полиомиелит, туберкулез, чума и сибирская язва — первые инфекции, взятые под контроль с помощью прививок. В последние 40 лет в календарь вакцинации добавлены прививки от значительно менее опасных болезней. Необходимость дополнительной защиты от них уже не так очевидна. Одной из самых спорных как раз является грипп.
Это безусловно самая тяжелая инфекция из всех сезонных ОРВИ. Грипп нередко протекает с высокой температурой, лишает трудоспособности на 6-10 дней (обычные ОРВИ — 4-8 дней), чаще других респираторных инфекций сопровождается осложнениями, особенно у людей с хроническими болезнями, у маленьких детей и пожилых.
По данным ВОЗ ежегодно от гриппа в мире умирает 250 000-650 000 человек. Для сравнения: от туберкулеза — 1,5 млн человек в год, от ДТП 1,2 млн человек в год, от коронавируса почти 930 000 человек за всю пандемию на данный момент.
В то же время, до 60% взрослых и 30% детей переносят грипп вообще бессимптомно, а большая часть заболеваний гриппом по клинической картине не отличима от других ОРВИ. На долю гриппа приходится только малая часть всех случаев нетрудоспособности из-за простудных заболеваний. По данным Росстата, в последние годы — это меньше 1%.
Даже если с помощью вакцинации удастся существенно снизить риск заболеть гриппом в текущем сезоне, то вероятность подхватить простуду, вызванную другим вирусом, меняется незначительно.
Вакцина от гриппа эффективна?
Ответить на этот вопрос очень сложно. Существует огромное количество клинических исследований и метаанализов эффективности противогриппозных вакцин. Однако их результаты очень противоречивы.
Если обобщить имеющиеся отечественные и зарубежные данные, то эффективность прививок от гриппа колеблется от 22 до 98%. Вряд ли результаты с таким разбросом можно считать достоверными.
ВОЗ в официальном обращении не скрывает, что эффективность вакцин может быть ниже, чем ожидалось и зависит от многих «если». Известно, что вирус гриппа постоянно меняется, что связано с так называемым «дрейфом генов» — это спонтанный процесс, который нельзя никак предусмотреть. Поэтому ВОЗ ежегодно обновляет рекомендации по составу вакцин. Но каким образом эксперты ВОЗ прогнозируют актуальные типы вируса на будущий сезон — неизвестно!
Если обратить внимание на даты, например, в этой рекомендации, ВОЗ ошибается в расчетах не так редко, как хотелось бы. В феврале 2019 года эпидсезон гриппа в нашей стране был еще в полном разгаре, и должна была работать вакцина сезона 2018—2019. Однако, согласно рекомендациям, в мире уже доминировал штамм гриппа, не входящий в её состав. Насколько полноценную защиту получили люди, своевременно сделавшие прививку?
Кроме того, эффективность вакцинации и её полезность для каждого из нас — понятия разные, и вот почему. Есть исследования, где учитывают серологические данные: сколько процентов привитых выработали достаточную концентрацию антител к гриппу. В других работах результат вакцинации оценивают по числу людей, которые заболели ОРВИ несмотря на прививку. Иногда в расчет берут только лабораторно подтвержденные случаи гриппа. А в некоторых случаях критерием эффективности является число дней нетрудоспособности, посещений врача или госпитализаций в связи с гриппом или ОРВИ за сезон.
Для государства важна, скорее, последняя группа показателей, для исследователей — серология как результат работы вакцины, а для каждого из нас — вероятность заболеть! Причем не важно, будет ли это лабораторно подтвержденный грипп или любое другое ОРВИ со схожей симптоматикой. Если человек болеет несмотря на вакцинацию, репутация прививочной кампании неизбежно падает.
В этом солидном кокрейновском обзоре подсчитали, что вакцинация от гриппа здоровых взрослых снижает риск заболеть лабораторно подтвержденным гриппом с 2,3% до 0,9%. Если представить эти данные, как снижение заболеваемости на 60% — впечатляет! Но с учетом изначально низкой вероятности подхватить грипп (2,3%), прививка может оказаться сомнительным преимуществом. В этом же метаанализе сказано, что вероятность гриппоподобных заболеваний (всех ОРВИ без лабораторного подтверждения) после вакцинации снижалась с 21.5% до 18.1%. И эти данные снова подтверждают предположение: есть прививка или нет, перспектива «свалиться» с температурой меняется незначительно.
Тут аналогичные данные для людей старше 65 и детей с кратким пояснением на русском языке.
Что показывает российская статистика?
Говорят, что за последние 20 лет заболеваемость гриппом в нашей стране упала более, чем в 150 раз. И это благодаря вакцинации. Давайте проверим!
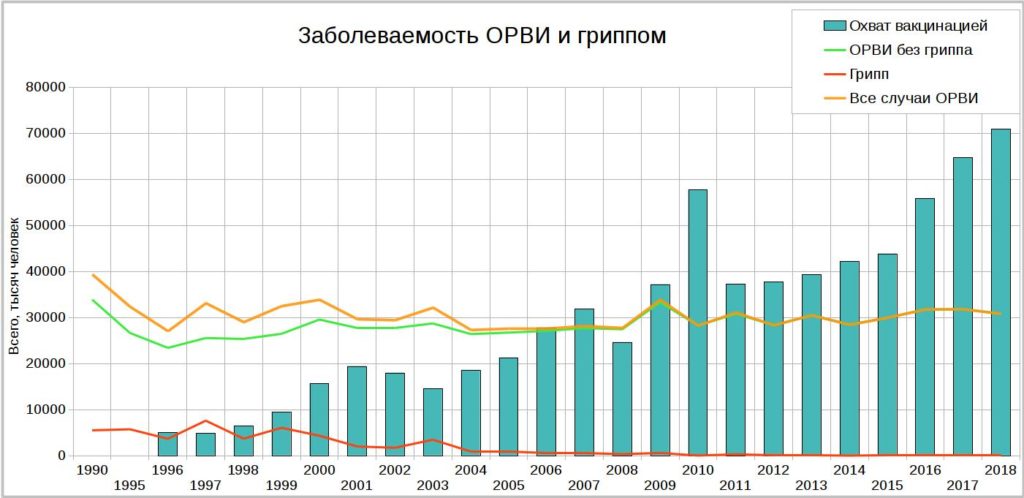
На картинке построен график изменения заболеваемости гриппом, ОРВИ и охват прививками населения с 1990 по 2018 годы (данные собраны из отчетов Росстата).
В 1990 году количество случаев гриппа было 5501,5 тысяч, а в 2018 году — всего 38,7 тысяч. С 1996 года постепенно растет охват населения прививками. В 2003 году наступает переломный момент, когда заболеваемость гриппом резко падает и больше уже не поднимается. Кстати, как раз в 2003 году ВОЗ активизировала свои усилия по пропаганде вакцинации от гриппа во всем мире. Цифры на графике говорят об однозначной пользе прививочной кампании. Но и здесь есть повод сомневаться.
В отчеты статистиков попадают истории болезни с диагнозом «грипп». Однако лабораторный ПЦР-тест на грипп делают очень редко. После того как в регионе объявляется эпидемический подъем, врачи получают право выдавать заключение о гриппе только по клиническим признакам: высокая температура, боли в мышцах, сухой кашель и др. И тут в статистику вмешивается человеческий фактор.
Можно предположить, что «переломный момент» ситуации с гриппом и прививками в нашей стране произошел после смены методики учета гриппа в структуре ОРВИ. Ведь, несмотря на беспрецедентное снижение заболеваемости гриппом, число случаев всех ОРВИ, включая вирус инфлюенции, практически не меняется за весь рассмотренный период. Там, где снижается частота гриппа, растет заболеваемость другими инфекциями дыхательных путей.
Чему учит зарубежный опыт?
Министерство здравоохранения Германии и Центр по контролю и профилактике заболеваний в США рекомендуют делать прививку от гриппа всем людям старше 6 месяцев (1 и 2).
Национальная служба здравоохранения Великобритании практически полностью солидарна с мнением ВОЗ и рекомендует прививки от гриппа для людей из группы риска (3): лиц старше 65 лет, имеющих тяжелые хронические заболевания, детей и беременных. А также для тех, кто проживает в домах престарелых, ухаживает за малышами, стариками или тяжелобольными, работает в медицине. Хотя вакцинация по желанию среди остального населения приветствуется. Такие же рекомендации дает и наше министерство здравоохранения.
Действительно, группы риска чаще сталкиваются с опасными осложнениями гриппа, поэтому нуждаются в особой защите на период сезонной эпидемии. Однако именно в этих группах эффективность вакцин самая низкая, что связано с подавленной способностью иммунной системы вырабатывать антитела в принципе.
Каким бы ни было ваше решение по поводу прививки, старые методы защиты от гриппа не теряют своей актуальности, особенно для людей наиболее уязвимых для этой инфекции. Мытье рук с мылом, использование маски в случае необходимости и отказ от посещения людных мест в «горячий» сезон — точно не повредят и будут одинаково эффективны для всех возрастов! Будьте здоровы!
С помощью сервиса НаПоправку можно записаться на вакцинацию от гриппа в Санкт-Петербурге и Москве. Выбирайте клинику по территориальному принципу, рейтингу или отзывам. На нашем портале все отзывы написаны реальными пациентами. Мы проверили!
Что вы думаете?
Врач-терапевт, медицинский редактор